検査
超音波検査 |
|---|
超音波検査では主に以下のことを調べます。
- 卵胞の数と大きさ。排卵の状態。
- 子宮内膜の厚さと状態。
- 子宮筋腫、子宮内膜症、子宮内膜ポリープ、卵管水腫などの病変。
- 妊娠の有無とその状態。
血液検査 |
|---|
血液検査では主に以下のことを調べます。
- エストロゲン、プロゲステロンなどの女性ホルモン。
- LH、FSHなどの卵巣をコントロールしているホルモン。
- プロラクチン、甲状腺ホルモンなどの不妊に関係するホルモン。
- 卵管の異常に関係するクラミジアの抗体。
- 体外受精の前の感染症有無の検査。(自費検査)
- 風疹抗体検査。(自費または公費検査)
- 不育症に関連する免疫の異常の有無。(自費または保険検査)
- 抗精子抗体。(自費検査)(精子の動きを止める因子)
- 抗ミュラー管ホルモン(AMH)。(自費検査)(卵子の数の多寡を調べる検査)
精液検査 |
|---|
精液検査は次のように行います。
- 検査の日にちを決めて精液カップをお渡しします。検査のための受診は朝9時です。
- 当日の朝、自宅(またはクリニックの採精室)で夫がご自身で精液をカップに入れます。
- 精子を採ってから持ってくるまでの時間は3時間以内が望ましいです。
- 温めたり冷やしたりせず、常温で持って来ていただきます。
- 禁欲期間は厳密なものはありませんが、3〜7日ぐらいが望ましいです。
- 検査のための時間は1時間以内で(採精室利用の場合は40分ほど余分に時間がかかります)当日結果を説明します。
- 保険で検査ができます。当日夫の保険証を持参してください。
性交後検査(フーナーテスト) |
|---|
精液検査が良くても、実際に子宮の中に精子が入らなければ妊娠できません。
- 超音波検査で排卵日を予測します。
- 排卵日付近の夜から朝の間に夫婦生活します。
- 翌日の朝9時頃受診していただきます。
- 子宮の出口の頸管粘液を採取します。痛みはありません。
- 顕微鏡で精子を観察します。その場で結果を説明します。
- フーナーテストの結果が良くない場合は、人工授精(AIH)を考慮します。
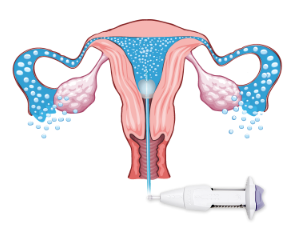
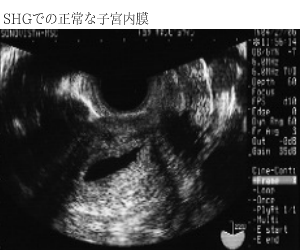
子宮内膜の検査(ソノヒステログラフィー) |
|---|
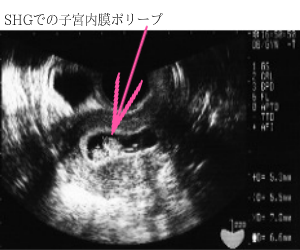
子宮内膜にポリープがあると非常に着床しにくくなります。
- 子宮内膜ポリープの有無はソノヒステログラフィー(SHG)をしなければ分からないことが多いです。
- SHGの方法は、細くて柔らかいチューブを子宮の中に固定し、子宮内に少量の水を入れ、超音波検査をします。子宮内にポリープがあれば浮かび上がります。
- 痛みはほとんどなく、数分で終わる簡単な検査です。
- 保険適用がなく、自費で5,000円(税別)ほどかかります。
- ポリープが見つかった場合は、子宮鏡という内視鏡で摘出する簡単な手術(TCR)のために、トヨタ記念病院や豊田厚生病院にご紹介いたします(手術には保険適用があります)。
卵管の通過性の検査 |
|---|
卵管が詰まっていないかどうかの検査は次の2つの方法があります。
- (A) 子宮卵管造影検査
- 造影剤というレントゲンに映る液体を子宮から卵管にかけて注入し、その様子をレントゲンで観察します。
- 性能の良いレントゲン装置が必要ですので、トヨタ記念病院や豊田厚生病院などをご紹介いたします。紹介先の病院に受診して、検査の日程を決め、検査が終わってから後日また当院に受診していただきます。
- 保険で検査ができます。
- 強い痛みがある場合があります。
- 細かいところまでわかります。
- (B) フェムビュー(超音波卵管造影)
- フェムビューという使い捨ての特殊な器具を使用し、超音波検査で卵管が通過しているかどうかを調べます。
- 当院で通常の診察の延長で検査することができます。
- 造影剤は使用しません。水を使用します。
- X線の被曝がありません。
- 自費の検査ですので2万5千円(税別)かかります。
- 痛みは少なく2分ほどで終わります。
-
子宮卵管造影検査(HSG)と超音波卵管造影検査(femVue)の比較 放射線被曝 痛み 造影剤アレルギー 精度 費用 HSG 有 有 禁忌 優 保険 femVue 無 弱 無 やや劣 自費
ここがポイント! |
|---|
さて、以上の検査で分かるのは不妊症の原因の中の一部です。
妊娠成立のためには…
- 1)卵胞が発育し、排卵し → ホルモン検査と超音波検査
- 2)十分な精子が子宮に入り → 精液検査とフーナーテスト
- 3)卵子が卵管に入り → 検査不可
- 4)精子が卵子にたどり着き → 検査不可
- 5)精子と卵子が受精し → 検査不可
- 6)その受精が正常であり → 検査不可
- 7)正常に卵割して育ちながら → 検査不可
- 8)卵管の中を子宮まで運ばれ → 検査不可
- 9)子宮内膜に着床する → 検査不可
- 10)良い子宮内膜と黄体ホルモンの働きで妊娠が維持される → ホルモン検査と超音波検査
という過程が必要です。
この中の3番から9番までの7つは検査不可で原因不明不妊となります。つまり考えられる原因の70%が不明なのです。
この原因不明の7つの原因のうち、6つまでは体外受精をすることで判明しますが、9番目だけは体外受精でも分かりません。
もちろん必要な検査はしなければなりませんが、検査ばかりしても妊娠しなければ意味がありません。結果的に妊娠に至らなければ、着実に治療のステップアップをしていくことが重要です。
一般治療
1)タイミング指導 |
|---|
- 超音波検査で卵胞の大きさから排卵日を予測し、妊娠しやすい夫婦生活のタイミングを指導します。
2)黄体ホルモン補充 |
|---|
- 排卵直前でHCGという注射を打ち、排卵しやすくするとともに、黄体ホルモンを分泌しやすくします。また内服薬で黄体ホルモンを直接補充します。
3)排卵誘発(卵巣刺激) |
|---|
- 内服薬や注射薬で、適度に卵巣を刺激することで、卵胞の数を適度に増やしたり、排卵しやすくしたり、女性ホルモンを増やしたりすることで妊娠しやすくします。
4)その他の薬 |
|---|
- プロラクチンや甲状腺ホルモンを改善したり、漢方薬で体質を改善したりします。
ここがポイント! |
|---|
原因のよく分からない不妊ではまず一般不妊治療をします。年齢や個々の事情で異なりますが、通常数ケ月~1年ほど経っても妊娠できない場合はステップアップします。
人工授精(AIH, IUI)
1)人工授精とは |
|---|
- 人工授精は高度生殖医療(ART)ではなく一般不妊治療の一つです。精子をチューブで子宮内に注入する方法です。
2)どのような人に行うか |
|---|
- 精液検査で問題がある。性交後検査が良くない。性交障害がある。原因不明不妊、などの場合に行います。
- 当院では、事実婚を含む配偶者間での人工授精(AIH)のみを行います。ドナー精子を使用した人工授精(AID)は行いません。
- 男女の産み分けは行いません。
3)いつ行うのか |
|---|
- 排卵日周辺(排卵日やその直前直後)が適しています。前日までの間に超音波検査をして人工授精の日にちを決めます。当院のデータでは排卵直後の方が妊娠率が高いので、当日が排卵後であっても予定通り行います。
- 3~7日ほど禁欲した方が良い精子が得られるとされていますが、明確な根拠がありませんので禁欲期間は気にしなくてもよいです。人工授精の前日は性交を控えた方がよいですが、人工授精後は控えなくてもよいです。
4)方法は |
|---|
- 滅菌容器をお渡しします。当日の朝、自宅などでご主人さんがマスターベーションで採取して頂きます。コンドームなどに採らないで直接容器に入れます(これは精液検査の時もおなじです)。
- 精子が採取できればご主人の来院の必要はありません。
- 常温で3時間以内ぐらいでクリニック受付に提出して頂きます。来院は朝9時頃ですので、当日の朝6時以降ぐらいがよいですが、それ以前でも大丈夫です。前日の夜などは不可です。
- 精液検査をしてから処理をします。精液検査代は含まれます。
- スイムアップ処理をします。運動率の良い精子を回収する方法です。精子を提出してから処理が終わるまで1時間半かかります。
- 極端に精子が少ない場合は濃縮で行います。この方法では注入される精子の数が増えますが、運動率は改善しません。
- 精子の準備ができたら奥様をお呼びします。人工授精自体の時間は通常痛みもなく1分以内です。その後2分安静にして終了です。
- 人工授精後は普通の生活でよいです。セックスや仕事も通常でかまいません。
- 子宮内に細いチューブが入りますので、子宮の出口の頸管から少量の出血が見られる場合がありますが妊娠への悪影響はありません。
5)妊娠率や何回ぐらい行えばよいか |
|---|
- 妊娠率は10%前後とされています。すぐに妊娠できる人もいますし、何回してもできない人もいます。
- 妊娠できた人の80%は3回までで妊娠されていますので、3回行っても妊娠に至らない場合は体外受精を考えるのがよいでしょう。
6)費用は |
|---|
- 保険適用となります。Priceのページをご覧下さい。
ART( 体外受精・顕微授精・凍結技術 )
ART(高度生殖医療)は一般不妊治療とは異なり、受精と、胚の発育を体外で行う医療であり保険適応外の治療です。現在本邦では年間約6万人(17人に1人)の赤ちゃんがARTで誕生しています。これは世界最大数です。ARTは不妊治療の根幹をなすもので、最も妊娠率の高い治療方法です。
【対象疾患】
- 卵管性不妊:卵管が両側とも閉塞、通過障害、機能障害の人
- 男性不妊症:乏精子症、精子無力症、精子奇形症などが高度の場合や、軽度でも数回の人工授精を行ったが妊娠に至らなかった人
- 免疫性不妊症:抗精子抗体などが陽性で、人工授精など通常の治療法で妊娠しなかった人
- 子宮内膜症性不妊症:他の治療では効果がないと考えられる人
- 年齢因子を含む、原因不明不妊の人
【方法とスケジュール】
(1)説明を聞き、同意書を提出し、ARTを実施する月を予約します。採卵に備えて感染症の術前検査を行います。実施する月までは他の治療を続けて頂いて結構です。
(2)ARTのためには複数の卵を採取するほうが有利です。そのためには排卵誘発剤の内服薬や注射を使用します。卵巣刺激方法には、高刺激の注射によるロング・プロトコール、ショート・プロトコール、アンタゴニスト法や、中刺激のクロミフェンなどの内服薬と注射の併用法、低刺激の内服薬だけを使用する方法、薬や注射を使用しない自然周期などがあります。
(3)採卵前々日の夜に卵子を成熟させるhCG(オビドレル)という注射か、ブセレキュアなどGnRHaの点鼻薬を使用します。
(4)採卵日午前8時45分に来院して頂き、超音波検査で予定通り採卵できることを確認した後に、膣の奥の穿刺部位に痛み止めのためのキシロカインという麻酔薬をスプレーします。静養室で手術着に着替えます。

(5)精液は当日の朝、ご自宅で採取して所定の容器に入れて、常温のまま持参します。自宅で精液を採取できない環境の方は、クリニックの採精室で採取して提出して頂きます。また採卵日に不在になることが分かっている場合は、事前に採取して頂き、凍結保存し、採卵日に解凍して使用します。
(6)採卵室で超音波ガイド下に採卵します。3〜5分程度で終了します。当院で使用している採卵針はとても細いので、我慢できないような痛みではありません。また局所麻酔だけで行うことができるので、呼吸停止などの重大な麻酔トラブルの心配がありません。体調に異常がなければすぐに帰宅できます。その後は仕事や車の運転など、日常生活は普段通り行うことができます。
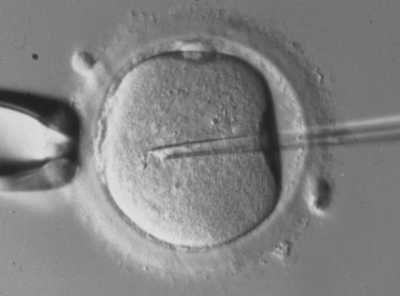
(7)採卵の当日に、卵子と精子を混ぜ合わせて媒精(体外受精)を行います。精子の状態によっては顕微授精(ICSI)や、媒精と顕微授精を半々で行う場合があります。また媒精を行った後も、夕方の観察の結果で受精していない可能性が高い場合には顕微授精を追加する(レスキューICSI)場合もあります。
(8)採卵翌日に受精の判定を行い、受精した卵子は引き続き培養します。正常に成長した胚を、採卵日の2~5日後に子宮腔内へ戻す胚移植を行います。胚移植は11時30分、または14時45分に来院し、処置自体は2分程度で終了します。痛みはありません。移植後0~30分程度安静にした後、帰宅となります。その後は仕事や車の運転や入浴など、日常生活は普段通り行うことができます。
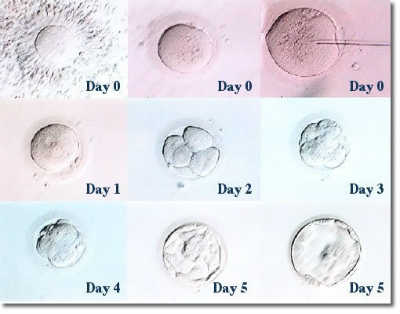
(9)多胎妊娠を防ぐために、日本産科婦人科学会の勧告に従い、移植胚数は1~2個としております。そのため移植胚以外にも良い胚があった場合は凍結保存します。また近年では、新鮮胚を移植するよりも、一旦移植可能な胚を全て凍結保存し、月経が来た後に、採卵による卵巣の腫れが収まり、子宮内膜の状態を整えた上で、凍結胚を融解して移植する方が良い場合が増えています。そのような場合は、新鮮胚移植をせずに全凍結とします。
(10)移植した場合は、胚の着床を助けるために、内服薬や膣剤の黄体ホルモンを投与します。特別な問題がなければ、採卵後14日目頃に採血し妊娠の有無を判定します。
【妊娠率】
ARTの結果に最も大きな影響を及ぼすのは「女性の年齢」です。それ以外は不妊原因によって大きな差はありません。年齢が進むごとに妊娠率は下がっていきます。40歳を過ぎると非常に成績が悪くなり、45歳でほぼ0%となります。当院の成績は「実績」の項目をご参照ください。
【リスク】
(1)排卵誘発によるリスク
採卵可能な卵胞が少なくとも20個以上、多い時は50個ぐらいできてしまうと、腹水がたまったり、血液が濃縮して血栓症が起こりやすくなる場合があります。これを卵巣過剰刺激症候群(OHSS)と言います。年齢が若い人で、自力で排卵できず刺激前から古い卵胞が大量にたまっている多嚢胞性卵巣(PCO)の人に対して、卵巣刺激の注射を大量に打った場合に起こりやすいです。これはARTの副作用と言うよりも排卵誘発自体の副作用です。
当クリニックでは排卵誘発剤を使用するときは、卵胞発育の経過観察を慎重に行っています。また過剰反応を起こしやすい人に対しては、誘発剤の量を減らしたり、内服薬のみの低刺激法にしたり、新鮮移植をせずに移植できる胚をすべて凍結するなどの方法に変えて、予防に努めていますので重症のOHSSは発生しておりません。しかし万一発生した場合は、速やかに入院可能な総合病院に紹介します。適切な治療を受ければ大丈夫です。
(2)出生児のリスク
先天異常のリスクは、通常の妊娠と変わらないと考えられています。数十年に関わる児の予後については未だ不明です。そのためARTの結果が日本産科婦人科学会に報告され、調査されています。当クリニックでは、出産や流産になった場合に必ず報告して頂くようにお願いしております。
【費用】
保険適用の治療と自費治療があります。 詳しくは費用のページをご覧ください。
【ARTに関連した特殊な治療】
(1)レーザー・アシスティッド・ハッチング
卵子を包んでいる「透明帯」という殻が、厚かったり硬かったりすると着床しにくいと考えられています。この透明帯をレーザー光線で削って薄くする技術です。
(2)エンブリオ・グリュー (EmbryoGlue)
移植する時には少量の培養液に胚を入れて、それを子宮の中に入れるのですが、エンブリオグリューは子宮内膜にくっつきやすい性質の特殊な培養液です。通常の培養液で妊娠できない場合には、こちらの方が有効な場合があります。
(3)GM-CSF
流産を防ぐ効果のある特殊な培養液です。移植時に使用します。次のような患者さんに効果が認められています。
1) 2回以上の流産や化学流産
2) 着床障害
3) 原因不明不妊
(4)2段階移植法
初期胚を1個、胚盤胞を1個の合計2個を、2回に分けて移植する方法です。初期胚が入ることで、子宮内膜が変化して、胚盤胞を移植した時に着床しやすくなるという仮説に基づいた方法です。欠点は、2個とも着床して双子になる可能性があることです。
(5)SEET法
2段階移植のバリエーションで、初期胚の代わりに培養液を入れて、日にちをずらして胚盤胞を1個移植する方法です。2段階移植と似たような仮説ですが、双子になるリスクがない方法です。
(6)スクラッチ法
原因不明の着床障害の際に、移植する前の周期に、子宮内膜を少し削るような刺激を加えておくと着床しやすくなるという仮説に基づいた方法です。
いずれの方法も、必要と考えられる際には提案いたしますので、ご希望があればART計画に入れることができます。料金は費用のページをご参照ください。
TESE-ICSI(精巣精子を使用した顕微授精)
- 当院では無精子症の方でも、手術的に精子が採取できる患者さんには、精巣精子(TESE)、精巣上体精子(MESA)を採取して顕微授精を行っています。
- 精巣精子の採取手術は、当院が提携している名古屋市の「協立病院 泌尿器科」で行って頂くことが多いです(リンクのページをご参照ください)。
- 手術のための通院方法や治療費はそれぞれの病院に受診してお尋ねください(当院では精巣精子処理代と精子が存在した場合の精子凍結保存代がかかります)。
- 精子が存在した場合は凍結保存しておいて、顕微授精(ICSI)するために妻の採卵を計画していきます。
当院では、この最も高度なARTとされているTESE-ICSIによってすでに14人の健康なお子さんが誕生しました。無精子症でもTESEによって精子が回収できた人(49人中30人。精子が存在した割合61%)の中で顕微授精まで進み、受精できた人は93%(27人中25人)、妊娠率は実に76%(29回中22回)という極めて素晴らしい成績になっています。(2023年3月時点)
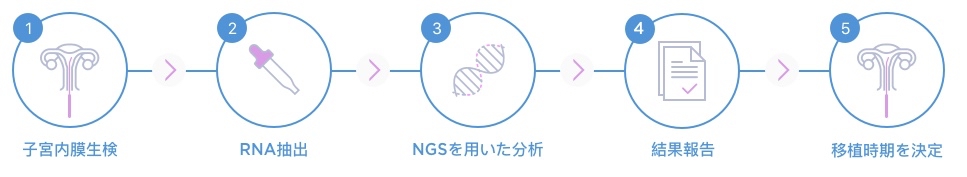
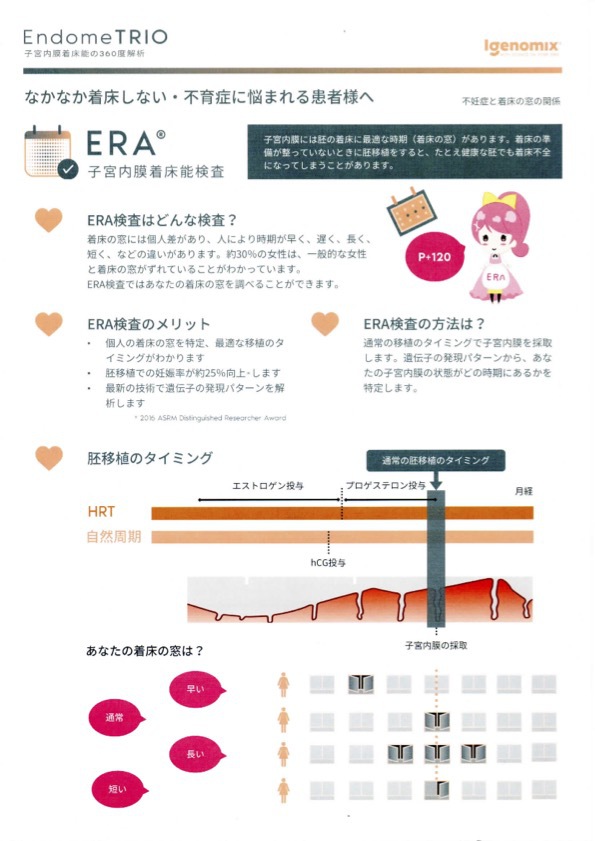
子宮内膜着床能検査(ERA)
(1)ERA検査とは?
子宮内膜着床能検査は、子宮内膜の着床能のタイミング評価を目的とし、アイジェノミクス社(スペイン)が開発し特許を取得した検査法です。子宮内膜から採取したRNAの236個の遺伝子発現を分析することで、着床しやすい移植時期を明らかにします。
(2)対象となる患者様
・良い胚や良い胚盤胞を移植しても着床しなかった方
・高齢で良い受精卵が極めて貴重な方
(3)方法
当院で行う方法をお示しします。
- 実際の移植の時と同じ方法でホルモン補充周期の投薬を行います。
- 後半の黄体ホルモンの薬を開始する前に黄体ホルモンの採血と子宮内膜の厚さを測る超音波検査を行います。
- 黄体ホルモンの薬を開始してから5日後(P+5)に子宮内膜採取を行います。
- 子宮内膜の採取は細くて柔らかいチューブを使用しますので痛みはほとんどありません。
- 検査の会計はこの時に行います。
- 当院から検体をアイジェノミクスに送ります。
- 3週間前後で結果を報告いたします。
- 稀に2回目の検査が必要な場合がありますが、その際には改めて計画を立てます。
子宮内膜マイクロバイオーム検査(EMMA)
感染性慢性子宮内膜炎検査(ALICE)
近年の研究で、子宮内膜の乳酸桿菌 (Lactobacilli)レベルの変化が、不妊の一因となっていると考えられます。EMMA(エマ)は子宮内の環境が正常(乳酸桿菌の比率が高い)か、異常(乳酸桿菌の比率が低い、あるいは病原菌が存在する)かを調べ、必要に応じて抗生物質などで治療します。
(2)ALICE (Analysis of Infectious Chronic Endometritis)とは?
感染性慢性子宮内膜炎(CE)は、不妊症の女性の約30%、反復着床不全(RIF)や 不育症の患者さんの60%に認められるとされていますが、その多くは無症状です。ALICE(アリス)はCEの原因とされる細菌をアイジェノミックス社の遺伝子検査で検出するもので、結果に応じて抗生物質で治療します。
(3)対象となる患者様
・良い胚や良い胚盤胞を移植しても着床しなかった方
(4)方法
ERAの時と同様の細いチューブで子宮内膜組織を少量採取して、アイジェノミクス社に提出します。ERAと同様にほとんど痛みがありません。またERA検査をする場合は、その組織を使って一緒に調べることができます。EMMA検査にはALICE検査が含まれています。検査の回数は1回だけです。
(5)費用
・EMMA+ALICE 68,810円 (税別)


先進医療
当院で行うことのできる先進医療は以下のものです
○ 子宮内膜受容能検査1(上記ERA 先進医療認定:令和5年3月1日)
○ 子宮内細菌叢検査1(上記EMMA,ALICE 先進医療認定:令和5年3月1日)
その他の有効な治療
1)葉酸サプリメント
- 妊娠前から葉酸のサプリメントを摂取することで、妊娠しやすくなりますし、妊娠後も少なくとも安定期に入るまでは摂取し続けることで、赤ちゃんの異常を防ぎ、流産もしにくくなります。
- 病気の治療薬である医薬品ではなく、市販で購入することのできるサプリメントとして摂取することを、日本産科婦人科学会では推奨しています。
- 十分な葉酸濃度を得るためには葉酸を400μg/日摂取で妊娠の6週間以上前、800μg/日でも4週間以上前から摂取する必要があります。
- また妊娠初期の葉酸摂取量が600μg/日以上であると児の自閉症などのリスクが減少すると報告されています。
- デンマークの調査では葉酸サプリメントを摂取していた人はそうでない人よりも妊娠率が高かったというデータがあります。
- 当院ではエレビットやエンゼルストークをお勧めしています。当医療モールの「エムハート薬局」でも購入することができます。
2)高気圧カプセル
- カプセル内を約1.3気圧に高めることで体内に取り込まれる良質な酸素を増やし、有害な活性酸素を減らし、血流を改善し、ミトコンドリアを活性化し、成長ホルモン関連因子を高めることで卵胞の発育、 卵の老化防止、着床力の向上などが期待されます。
- 1回30分~50分、縦型の高気圧カプセルの中で座っているだけです(スマホやパソコン、読書などをして過ごすことができます)。
- 今まで妊娠できなかった方の約25%が妊娠に至ることができました(2017年9月までの43人中11人)。これは結構すごい数字です。
- 連携している「こうのとり.鍼灸院」で行うことができます。
3)サンビーマー
- 遠赤外線治療によって骨盤内の環境を改善し妊娠しやすい状態にします。
- 連携している「こうのとり.鍼灸院」で行うことができます。
4)不妊鍼灸
- 鍼しか届かない深くの筋肉を緩めることで、骨盤内への血流や神経の流れの改善されます。
- 自律神経の調整を行うことで、緊張やストレスが解消されます。
- これらの作用によって「妊娠しやすい体づくり」が期待され、不妊治療をアシストします。
- 連携している「こうのとり.鍼灸院」で行うことができます。
5)妊トレ・妊活整体
- 「妊娠する力」を高めるため、骨盤のゆがみを改善したり、骨盤底筋を鍛えます。
- 連携している「こうのとり.鍼灸院」で行うことができます
実績
当院の妊娠件数 |
|---|
| 年 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | 2024 | 合計 |
| 妊娠 合計 |
232 | 300 | 286 | 291 | 250 | 290 | 360 | 301 | 329 | 295 | 318 | 312 | 290 | 315 | 319 | 246 | 266 | 5000 |
| 一般 治療 |
89 | 108 | 104 | 107 | 85 | 75 | 124 | 91 | 101 | 85 | 94 | 117 | 108 | 98 | 96 | 76 | 80 | 1638 |
| 人工 授精 |
34 | 38 | 26 | 28 | 34 | 41 | 39 | 31 | 26 | 32 | 22 | 26 | 22 | 30 | 26 | 32 | 33 | 520 |
ART |
109 | 154 | 156 | 156 | 131 | 174 | 197 | 179 | 202 | 178 | 202 | 169 | 160 | 187 | 197 | 138 | 153 | 2842 |
人工授精の解析(2016年) |
|---|
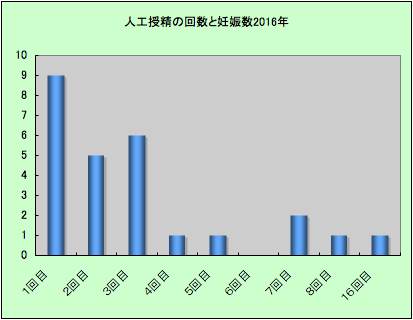
🔵 2016年の人工授精の解析によると、約80%が3回以内に妊娠しています。よって人工授精を3回しても妊娠できない場合は体外受精へのステップアップを考慮すべきでしょう。
ART(体外受精・顕微授精・凍結移植)の解析(2016年) |
|---|
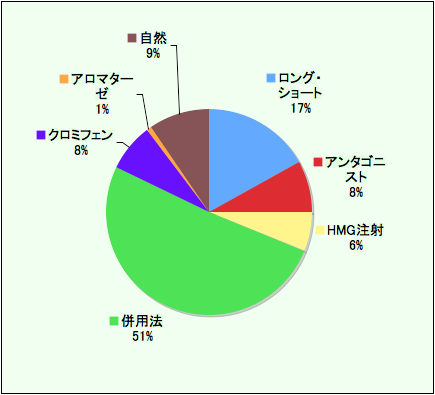
🔵 当院での採卵までの卵巣刺激方法は、約半数が中刺激法(クロミフェン内服とHMG/FSH注射の併用法)。
🔵 高齢になる程、注射に対する反応が悪くなるため内服薬のみや自然周期などの低刺激法を選択するケースが増えます。
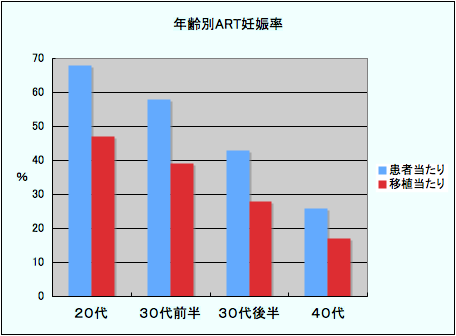
年齢別の移植当たりのART妊娠率(2016年)
| 20代 | 30代前半 | 30代後半 | 40代 | 全体 | |
| 移植回数 | 64 | 188 | 281 | 117 | 650 |
| 妊娠数 | 30 | 73 | 79 | 20 | 202 |
| 妊娠率% | 47 | 39 | 28 | 17 | 31 |
年齢別の患者当たりのART妊娠率(2016年)
| 20代 | 30代前半 | 30代後半 | 40代 | 全体 | |
| 患者数 | 34 | 114 | 165 | 78 | 391 |
| 妊娠数 | 23 | 66 | 71 | 20 | 180 |
| 妊娠率% | 68 | 58 | 43 | 26 | 46 |
2017年12月〜2018年5月の融解移植の成績 |
|---|
ホルモン補充周期と自然排卵周期の比較
| 症例数 | 妊娠数 | 妊娠率(%) | |
| ホルモン補充周期 | 175 | 72 | 41 |
| 自然排卵周期 | 47 | 18 | 38 |
| 合計 | 222 | 90 | 41 |
胚移植と胚盤胞移植の比較
| 症例数 | 妊娠数 | 妊娠率(%) | |
| 胚移植 | 55 | 13 | 24 |
| 胚盤胞移植 | 167 | 77 | 46 |
| 合計 | 222 | 90 | 41 |
ホルモン補充周期の年齢別妊娠率
| 症例数 | 妊娠数 | 妊娠率(%) | |
| 24~29才 | 18 | 9 | 50 |
| 30~34才 | 51 | 24 | 47 |
| 35~39才 | 62 | 26 | 42 |
| 40~45才 | 44 | 13 | 30 |
| 合計 | 175 | 72 | 41 |